Premessa
La malattia di Alzheimer, e più in generale la
Demenza Senile, rappresenta uno dei problemi emergenti
della sanità moderna per il progressivo aumento dei casi
prevalenti e per l'impatto sociale che ne deriva (Max
1993, Hendrie 1998). Costituisce in particolare un gravissimo
problema per le famiglie, in quanto questi pazienti devono
essere seguiti continuamente mettendo in crisi anche i
sistemi familiari discretamente strutturati (Hay 1997,
Trabucchi 1999).
Del resto la rete dei servizi tradizionalmente offerti
ai pazienti con malattia di Alzheimer sono in genere assolutamente
inadeguati ad affrontare le problematiche di questi ammalati,
ove i bisogni di carattere sanitario si sovrappongono
continuamente a problematiche di rilevanza sociale.
Su queste basi la Regione Marche ha ritenuto di dover
presentare al Ministero della Sanità, nell'ambito del
Bando speciale per la Ricerca Finalizzata per l'Alzheimer
del 2001, un progetto di ricerca su "Sperimentazione Gestionale
di un Sistema di Disease Management della Malattia di
Alzheimer", da cui è poi scaturito il Progetto Alzhemier
della Regione Marche.
 Progetto
Alzheimer Marche Progetto
Alzheimer Marche
Il Progetto Regionale Alzheimer Marche è stato finanziato
nel 2001 dal Ministero della Salute nell'ambito di grande
Progetto Finalizzato sulla Malattia di Alzheimer.
Si è concluso nel Febbraio 2005 ed è in corso di stesura
la relazione finale. Gli elementi chiave del Progetto
sono basati su 4 parole chiave:
1) Alzheimer
2) UVA
3) Disease Management
4) Integrazione Socio Sanitaria
La Malattia di Alzheimer è la variante
più diffusa di Demenza Senile ed è una patologia degenerativa
del sistema nervoso centrale che determina un ingravescente
deficit di memoria, orientamento, capacità critica, fino
ad una gravissima compromissione delle principali funzioni
cognitive.
Non esiste ad oggi una cura efficace della malattia, ma
solo trattamenti palliativi o in grado di ritardare alcuni
sintomi (Rogers 1998, Rosler 1999). Esistono invece numerosi
trattamenti, non solo farmacologici, per attenuarne i
sintomi e per migliorare la qualità della vita del paziente
e dei suoi familiari (Marriot 2000). La malattia può insorgere
già dopo i 50 anni, ma il rischio cresce progressivamente
con l'età.
Circa il 10% della popolazione ultraottantenne è affetta
da Alzheimer o da una forma di demenza ad espressione
simile. Nelle sue diverse fasi di malattia il paziente,
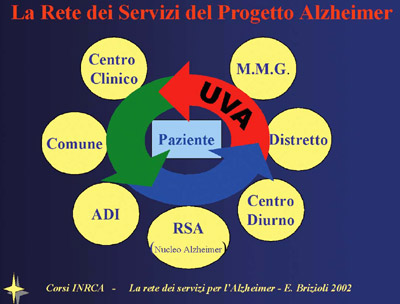
ed i suoi familiari, sviluppano bisogni mutevoli che interessano
via via figure e strutture diverse: i medici di medicina
generale, gli ospedali ed i centri specialistici, le Unità
Valutative Alzheimer, i Distretti, i servizi di assistenza
domiciliare, i servizi sociali dei comuni, le associazioni
di volontariato, i centri diurni, le case di riposo e
le strutture residenziali (Wimo 1998). I centri diurni
sono quelli che hanno dimostrato ad oggi il maggior consenso
(Brizioli 1994), mentre permangono giudizi contrastanti
sulle unità speciali residenziali per dementi (Sloane
1995). Questi centri sono comunque presenti in modo disomogeneo
sul territorio, operano con criteri molto difformi sono
coordinati tra di essi in modo occasionale; per questi
motivi la discontinuità del trattamento e, spesso, la
sua inappropriatezza, sono fonti di disagio per il paziente
ed i familiari nonché causa di cattivo utilizzo delle
risorse. Si è quindi affermata nel tempo l'esigenza di
creare dei modelli di rete per specializzare le diverse
funzioni e favorire un modello di continuità assistenziale
(Bianchetti 1995).
Nella Regione Marche stimiamo circa 18.000 soggetti affetti
da Demenza Senile, di cui almeno 8.000 assolutamente non
autosufficienti. Nel nostro progetto il termine Alzheimer
viene adottato in termini estensivi, in quanto le soluzioni
offerte possono essere riferite non solo ai pazienti con
stretta diagnosi di Malattia di Alzheimer, ma a tutte
le Demenze Senili in cui si associano deficit di memoria
e disturbi del comportamento. I problemi principali legati
all'assistenza all'Alzheimer sono da individuarsi nelle
tardive o incomplete diagnosi, nella scarsità di servizi
specifici a supporto del paziente e della famiglia, nell'assenza
di coordinamento tra i diversi servizi esistenti.
 Le
UVA (Unità Valutative Alzheimer) sono degli organismi
multiprofessionali istituiti con D.M. n. 214 del 20.07.2000
per la valutazione dei pazienti candidati al trattamento
con le specialità medicinali a base di Donepezil Cloridrato
e di Rivastigmina. Le
UVA (Unità Valutative Alzheimer) sono degli organismi
multiprofessionali istituiti con D.M. n. 214 del 20.07.2000
per la valutazione dei pazienti candidati al trattamento
con le specialità medicinali a base di Donepezil Cloridrato
e di Rivastigmina.
La realizzazione delle UVA ha consentito di costruire
in tutto il territorio nazionale una rete diffusa di servizi,
tutti a valenza clinico-diagnostica, ove hanno cominciato
a lavorare insieme diversi referenti dei servizi sanitari
locali, sia ospedalieri che territoriali (Fuschillo 2004).
Le UVA hanno inoltre rappresentato in qualche modo un
"luogo" ove la famiglia dei pazienti Dementi ha avuto
l'opportunità di confrontarsi con operatori specializzati,
finendo per proporsi come veri terminali (Rodriguez 2003).
Nel nostro progetto si è inteso di sviluppare al massimo
la funzione delle UVA facendo leva sulla loro organizzazione
per strutturare una rete di servizi professionale omogeneamente
diffusa sul territorio.
 Il
Disease Management (DM), nella sua forma originaria,
è un approccio alla cura dei pazienti affetti da patologie
croniche che prevede l'educazione del paziente a controllare
in modo costante il suo stato di salute e a seguire nel
dettaglio la terapia prescritta (Brizioli 2001). I programmi
terapeutici sono basati sui principi della Evidence Based
Medicine ed il trattamento presuppone anche l'adesione
a programmi di prevenzione, supportato da uno staff di
operatori sanitari che segue il paziente nel tempo. Questo
modello di DM, inizialmente supportato e sponsorizzato
dalle principali industrie farmaceutiche, è stato progressivamente
affiancato da un modello ispirato al trattamento "integrato
e multidisciplinare" della malattia. In questa chiave
il Disease Management non ha più come obiettivo la semplice
riduzione della spesa sanitaria, ma più in generale l'appropriato
ed efficace utilizzo delle risorse, il cui consumo specifico
può anche aumentare - specie nel caso di utilizzo di servizi
di long term care - purchè il beneficio complessivo del
trattamento sia dimostrabile in termine di specifici outcome,
ma anche di costi sociali e qualità della vita del paziente
e dei caregivers (Zitter 1994, Bodenheimer 1999). Il
Disease Management (DM), nella sua forma originaria,
è un approccio alla cura dei pazienti affetti da patologie
croniche che prevede l'educazione del paziente a controllare
in modo costante il suo stato di salute e a seguire nel
dettaglio la terapia prescritta (Brizioli 2001). I programmi
terapeutici sono basati sui principi della Evidence Based
Medicine ed il trattamento presuppone anche l'adesione
a programmi di prevenzione, supportato da uno staff di
operatori sanitari che segue il paziente nel tempo. Questo
modello di DM, inizialmente supportato e sponsorizzato
dalle principali industrie farmaceutiche, è stato progressivamente
affiancato da un modello ispirato al trattamento "integrato
e multidisciplinare" della malattia. In questa chiave
il Disease Management non ha più come obiettivo la semplice
riduzione della spesa sanitaria, ma più in generale l'appropriato
ed efficace utilizzo delle risorse, il cui consumo specifico
può anche aumentare - specie nel caso di utilizzo di servizi
di long term care - purchè il beneficio complessivo del
trattamento sia dimostrabile in termine di specifici outcome,
ma anche di costi sociali e qualità della vita del paziente
e dei caregivers (Zitter 1994, Bodenheimer 1999).
Un modello di questo tipo, che comporta alti costi di
gestione, deve essere necessariamente supportato da grandi
organizzazioni o da autorità governative; su questi presupposti
il modello non ha dimostrato effettivi vantaggi economici
nel sistema statunitense (Boult 2000), ma ha riscontrato
invece crescente interesse nei paesi Europei (Lauwrence
1996, Ellrodt 1997, Richards 1998), ove l'accezione Disease
Management viene comunemente utilizzata in senso estensivo
e ricomprende l'adesione del paziente a specifici percorsi
clinico-assistenziali "evidence-based" nonché la stretta
integrazione e coordinamento dei diversi soggetti erogatori
coinvolti nella gestione del paziente.
L'Integrazione Socio-Sanitaria rappresenta
una sorta di Chimera del nostro sistema di Welfare. Sulle
problematiche della integrazione socio-sanitaria si interrogano
da diverse anni le Regioni ed i Comuni, con implicazioni
che il D.L. 229/99, il DPCM 18 febbraio 2001 ed il successivo
DPCM 29.11.2001 di definizione dei LEA (Livelli Essenziali
di Assistenza), non sono riusciti a sciogliere.
Rimane il problema delle famiglie che continuano a non
trovare non solo risposte, ma spesso neanche interlocutori
a cui porle in modo coerente.
La creazione di una sorta di "agenzia" che assuma in sè
le problematiche della integrazione dei servizi esistenti
diviene in questa ottica strumento essenziale. Anche se
una "agenzia" non può risolvere le numerose problematiche
legate alla definizione di regole per l'erogazione, l'accesso,
la copertura finanziaria dei servizi, una realtà con un
compito di questo tipo potrà svolgere non solo funzione
di indirizzo ma anche di stimolo allo sviluppo di servizi
coerenti al bisogno e rispondenti agli indirizzi della
legislazione nazionale.
Facendo base su queste parole chiave il Progetto Marche,
aveva come obiettivo la sperimentazione di un Sistema
di assistenza continuativa per i pazienti con Demenza
Senile, la formazione del personale, la proposizione di
un Modello di Rete dei Servizi ed il suo funzionamento
a regime.
Il progetto è stato curato da un Comitato di Coordinamento
Scientifico cui hanno dato il loro contributo esperti
riconosciuti in campo nazionale ed internazionale: Enrico
Brizioli (coordinatore) Guido Gainotti, Massimiliano Panella,
Leandro Provinciali, Osvaldo Scarpino, Marco Trabucchi.
Il Progetto ha avuto come principali Output la definizione
del modello di Rete dei Servizi e la sua sperimentazione,
previa formazione di oltre 1500 operatori, la creazione
di 6 Centri Diurni e 2 Unità Residenziali Alzheimer in
RSA, la realizzazione di diversi studi scientifici, la
pubblicazione di due importanti libri per i tipi della
prestigiosa casa editrice Franco Angeli.
I due Libri sono "Malattia di Alzheimer: manuale per gli
operatori" e "Progettare l'Ambiente per l'Alzheimer" e
sono stati curati, oltre che dai membri del comitato scientifico,
da alcuni ricercatori esperti coinvolti nel progetto.
Il primo libro è uno strumento essenziale e completo,
basato sulle più recenti conoscenze e sui principi della
Evidence Based Medicine, destinato a tutti coloro che
sono chiamati a fornire a questi pazienti risposte assistenziali,
dal medico non specialista fino all'operatore dell'assistenza.
 Il secondo libro è un vasto ed approfondito studio sulle
soluzioni tecnico-architettoniche indicate per costruire
ed adattare abitazioni private, centri diurni, residenze
sanitarie, in modo da costruire intorno al paziente un
ambiente "protesico" che garantisca sicurezza, serenità
ed in alcuni casi anche supporto terapeutico.
Il secondo libro è un vasto ed approfondito studio sulle
soluzioni tecnico-architettoniche indicate per costruire
ed adattare abitazioni private, centri diurni, residenze
sanitarie, in modo da costruire intorno al paziente un
ambiente "protesico" che garantisca sicurezza, serenità
ed in alcuni casi anche supporto terapeutico.
La Relazione Finale, che è in fase di elaborazione, riguarda
non solo i risultati della ricerca, ma fornisce anche
una serie di indirizzi per lo sviluppo della rete dei
servizi che è stata sperimentata.
Il Sistema proposto avrà come fulcro il Distretto Sanitario
attraverso le Unità Valutative Alzheimer (UVA) e lo Sportello
della Salute, e prevede l'individuazione di un case-manager
referente che seguirà il paziente lungo tutto il suo percorso
di malattia, indirizzandolo verso le diverse opzioni assistenziali
e supportando la famiglia con informazioni, costruzione
di percorsi terapeutico-assistenziali, consulenza assistenziale
ed organizzativa, facilitazione dei diversi passaggi istituzionali
e sanitari.
Il Sistema si completa con una serie di interventi a favore
dei pazienti e delle loro famiglie migliorando l'assistenza
al proprio domicilio con assegni di cura, riprogettazione
della casa e fornitura di un servizio domiciliare specializzato,
ma anche certificando i Centri Clinici Ospedalieri e potenziando
la rete dei Centri Diurni (fino a 15) e delle Unità Speciali
Alzheimer nelle RSA (fino a 500 posti letto). La formazione
continua, il collegamento tra gli operatori, la continuità
degli interventi assistenziali e la verifica dei risultati
costituiscono gli aspetti caratterizzanti del Sistema.
La Regione Marche dovrà valutare in che misura applicare
le risultanze dello studio, integrandole con i più generali
interventi in favore degli anziani, le politiche per la
disabilità, la programmazione delle RSA, l'organizzazione
dei servizi residenziali, la riorganizzazione dell'INRCA.
| Bibliografia |
1) Bianchetti
A., Govoni S. Il Piano Alzheimer della Regione Lombardia:
un modello per l’assistenza alle persone affette
da demenza. Alzheimer Update, 3: 91-94, 1995.
2) Bodenheimer T. Disease Management
– Promises and Pitfalls. N Eng J Med, 340(15):1202-1205,
1999.
3) Boult C., Rassen J., Rassen
A., Moore RJ., Bouquillon S. The effect of case
management on the cost of health care for enrollees
in Medicare HOMs. J Am Geriatr Soc 48:996-1001,
2000.
4) Brizioli E., Aprile A., Pelliccioni
G., Scarpino O. Care models for demented patients
having behaviour troubles: the semi-residential
centre. In “Dependency, the challenge for
the year 2000” JC Rey and C Tilquin eds, Swiss
Institute for Public Health Press, Geneve pp. 377-382,
1994.
5) Brizioli E. Il Disease Management.
In “Rapporto Sanità 2001”, Trabucchi
M. e Vanara F. eds., ed. Il Mulino, pp. 159-172,
Bologna 2001.
6) Cannara A., Brizioli C., Brizioli
E. Progettare L’ambiente per L’Alzheimer.
Franco Angeli editore, Milano 2004.
7) Ellrodt G., Cook DJ., Lee J.,
Cho M., Hunt D., Weingarten S. Evidence-based disease
management. JAMA 278(20)1687:1692, 1997.
8) Fuschillo C., Ascoli E., Franzese
G., Campana F., Cello C., Galdi M., La Pia S., Cetrangolo
C. Alzheimer's disease and acetylcholinesterase
inhibitor agents: a two-year longitudinal study.
Arch Gerontol Geriatr Suppl. 9:187-194. 2004.
9) Hay JW., Sano M., Whitehouse
PJ. The Costs of social burdens of Alzheimer’s
Disease: What can and should be done? Alzheimer
Dis Assoc Disord. 11(4):181-183, 1997.
10) Hendrie HC. Epidemiology of
Dementia and Alzheimer’s disease. Am J Geriatr
Psychiatry 6(2 suppl 1):S3-18, 1998.
11) Lawrence M. Williams T. Managed
Care and disease management in the NHS. BMJ 313:125-126,
1996.
12) Marriott A., Donaldson C.,
Tarrier N., Burns A. Effectiveness of cognitive-behavioural
family intervention in reducing the burden of care
in carers of patients with Alzheimer's disease.
Br J Psychiatry; 176:557-562, 2000.
13) Max W. The Economic Impact
of Alzheimer’s Disease. Neurology ,43(4):S6-S10,
1993.
14) Pucci E., Brizioli E., Gainotti
G., Provinciali L., Scarpino O., Trabucchi M. La
Malattia di Alzheimer: manuale per gli operatori.
Franco Angeli editore, Milano 2004.
15) Pucci E., Angeleri F., Borsetti
G., Brizioli E., Cartechini E., Giuliani G., Solari
A. General practitioners facing dementia: are they
fully prepared? Neurol Sci. 24(6):384-9, 2004.
16) Richards T. Disease Management
in Europe. BMJ 317: 426-427, 1998.
17) Rodriguez G., De Leo C., Girtler
N., Vitali P., Grossi E., Nobili F. Psychological
and social aspects in management of Alzheimer's
patients: an inquiry among caregivers. Neurol Sci.;24(5):329-335,
2003.
18) Rogers SI., Doody RS., Mohs
RC. Donezepil improves cognition and global function
in AD. Arch Int Med 158:1021-31, 1998.
19) Rosler M., Anand R., Cicin-Sain.
Efficacy and safety of rivastigmine in patients
with Alzheimer’s disease. BMJ 318:633-638,
1999.
20) Sloane PD., Lindeman DA., Phillips
A., Moritz AJ., Koch G. Evalueting Alzheimer’s
Special Care Units: Reviewing the Evidence and Identifying
Potential Sources of Study Bias. The Gerontologist,
35(1):103-111, 1995.
21) Trabucchi M. An economic perspective
on Alzheimer’s disease. J Geriatr Psychiatry
Neurol, 12(1):29-38, 1999.
22) Wimo A., Karlsson G., Winblad
B. eds. Health Economics of Dementia. Chichester,
John Wiley sons Ltd, pp. 465-493, 1998.
23) Zitter M. Disease Management:
a new approach to Healthcare. Medical Interface,
8:70-78, 1994. |
| |
|
|
| A
cura di: |
Enrico Brizioli
|
|